«Choose Your Baby’s Eye Color» reklamerer et amerikansk firma med kontorer i Los Angeles, Mexico og India. Firmaet tilbyr assistert befruktning til par som ønsker å velge øyefargen på barnet de ønsker seg. Er det greit?
Av Elisabeth Gråbøl-Undersrud
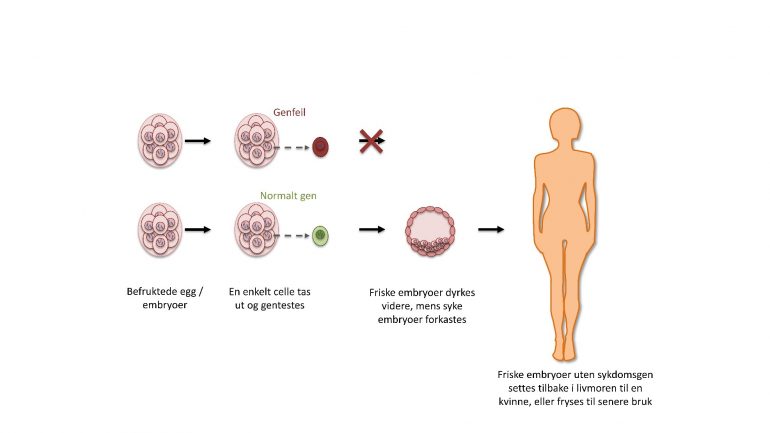
Modellvakre barn pryder hjemmesiden til selskapet som tilbyr en rekke tjenester til deg som planlegger å få barn. Metoden som brukes er såkalt preimplantasjonsdiagnostikk (PGD). Kombinert med assistert befruktning er det en genetisk undersøkelse av befruktede egg før egget settes inn i livmoren.
Her hjemme brukes PGD for å teste for alvorlig sykdom. Men i stadig flere land kan foreldre nå ved hjelp av PGD teste for kjønn, ulike sykdommer og øyefarge. Hvis du ønsker deg ei jente, kan du velge det. I USA er det opp til den enkelte klinikk hva de tilbyr av testing, og prislappen ligger på rundt 100 000 norske kroner og oppover. Flere klinikker tilbyr lån til dem som trenger økonomisk hjelp.

30 år gammel teknologi
Å genteste et embryo er ikke nytt. For nesten tretti år siden hentet et legeteam i London ut en enkelt celle fra fire dager gamle embryoer og testet hvilket kjønn embryoene hadde.
PGD skiller seg fra genredigering ved at det ikke settes inn eller fjernes gener i embryoet. PGD gjør det imidlertid mulig å velge embryoer som har de bestemte genene man ønsker fra foreldrene.
Seks år gammel gutt endret norsk lov
I Norge er det lov å teste embryoer for alvorlig sykdom, ikke for kjønn eller øyenfarge. Årlig er det rundt 25 par som får innvilget PGD fordi én eller begge er bærere av en alvorlig genetisk sykdom.
PGD fikk mye oppmerksomhet i norske aviser i 2004 på grunn av den såkalte «Memhet-saken», en seks år gammel gutt med en alvorlig blodsykdom som trengte stamceller fra et friskt søsken med samme vevstype. Etter intense diskusjoner på Stortinget ble lovverket endret slik at det ble mulig å lage donorsøsken. Legene valgte ut et friskt embryo med samme vevstype som Memhet ved hjelp av PGD, men lillesøsteren døde i mors liv.
I dag har flere tusen barn kommet til verden etter PGD, de aller fleste i USA. Til nå har det hovedsakelig vært for å teste og unngå alvorlig sykdom. Men nå utvides grensene.
Verdens første «kreftfrie» barn
I 2009 ble verdens første «cancer-free baby» født. Faren til barnet hadde den farlige varianten av BRAC1-genet, som gir høy risiko for bryst- og eggstokkreft. Ved hjelp av PGD ble det valgt et embryo uten dette genet. Dette var første gang PGD ble brukt til å velge et embryo uten et gen som kan, men ikke sikkert, føre til alvorlig sykdom i voksen alder. Engelske aviser døpte barnet «The world’s first cancer-free baby», som startet en intens diskusjon: Hvor skal grensene for PGD gå?
Raskt økende marked i Kina
Også i Kina er det i født flere såkalte kreftfrie barn, og både i Kina og i USA øker antallet PGD-tester. Forskningstidskriftet Nature skriver i artikkelen «Chinas push for better babies» fra 2017 at selv om tallene er usikre, ser det nå ut til at Kina har passert USA i antall fødte barn etter PGD.
Markedet i Kina vokser raskt. I 2004 var det bare fire klinikker i Kina som hadde lisens for å utføre PGD. I 2016 hadde antallet økt til 40. I Kina er det bare lov å teste for sykdom, inkludert alvorlige sykdommer som Huntingtons sykdom og Down syndrom, til mindre alvorlige tilstander som døvhet.
Hvorfor er PGD så populært i Kina? En av forklaringene ifølge Nature er at funksjonshemning er et stort stigma i Kina, og det finnes få støtteordninger. Nature peker på den etiske diskusjonen rundt sorteringssamfunn og designerbarn som finnes i Europa er nesten fraværende i Kina.
Bør foreldre kunne velge?
Kunnskap og interesse om arvestoffet vårt øker, og tester for hud- og hårfarge er under utvikling. I promoteringsvideo for firmaet i USA ser lederen inn i kameraet og sier til potensielle kunder: «You want a girl? We’ll get you a girl».
Selv om vi i Norge i dag kun bruker PDG til å velge bort embryoer med alvorlig sykdom, kan norske par reise til utlandet å benytte seg av PGD til andre formål hvis de ønsker. Hvor synes du grensene for gentesting av embryoer skal gå?
ER DET GODT FORELLDRESKAP Å BESTEMME BARN MED EN SPESIELL ØYEFARGE?
Utviklingen innen PGD går raskt i noen land som Kina og USA. Har vi i Norge nok kunnskap om muligheter og utfordringer som teknologien skaper?
Av Elisabeth Gråbøl-Undersrud

– De norske fagmiljøene som har ansvar for tilbudet om PGD har god kunnskap om teknologien, inkludert de etiske og sosiale utfordringene som reises av den. Men folk flest og politikere flest har neppe samme innsikt, ettersom dette er et veldig spesialisert behandlingstilbud som bare kan benyttes av veldig få potensielle foreldre. Utviklingen utenfor Europa tyder på at vi behøver å øke kunnskapen på området, slik at vi unngår å bruke medisinske ressurser på behandlinger som ikke er medisinsk og etisk forsvarlige, sier Bjørn Myskja, professor i etikk og politisk filosofi.
– Hvordan skal vi som samfunn håndtere det etiske dilemmaet med PGD, som på den ene siden berører foreldrepar som er bærere av alvorlig sykdom, og på den andre siden foreldre som ønsker seg barn med et spesielt kjønn eller utseende?
– Vi har et regelverk og en praksis som begrenser inngrepet til alvorlige, arvelige tilstander der det ikke finnes gode behandlinger, og det bør vi holde fast ved det. Antallet alvorlige tilstander som kan være aktuelle vil trolig øke betydelig i årene framover, og assistert befruktning med PGD er en krevende behandling med begrenset suksess. Det er derfor en type inngrep som ikke bør brukes på trivielle ønsker om å velge barn med bestemte egenskaper. Vi bør også diskutere om det er i samsvar med godt foreldreskap å bruke slik teknologi til å bestemme kjønn og utseende på kommende barn.