Store ressurser satses på persontilpasset medisin. Slik behandling gir store muligheter, men krever også nye løsninger – både på samfunns- og pasientnivå.
Av Sigrid Bratlie Thoresen i tidsskriftet GENialt
Hver eneste dag tar millioner av mennesker medisiner som ikke hjelper dem. Mange får alvorlige bivirkninger. Hva om man kunne velge effektiv og personlig tilpasset behandling like enkelt som man matcher blodtype før blodoverføring? Håpet er at dette blir mulig i fremtiden, for blant annet arvelige genetiske lidelser og folkesykdommer som kreft og diabetes.
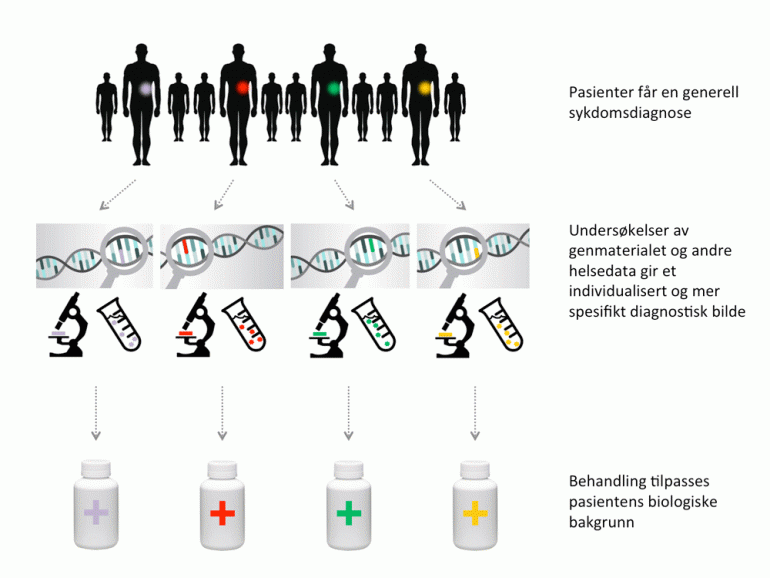
Ved å tilpasse diagnostikk og behandling basert på den enkeltes særegne biologiske bakgrunn kan vi utnytte ressursene i helsetjenesten bedre, samtidig som alvorlig syke pasienter kan få nytt håp. Kartlegging av den store genetiske og biologiske variasjonen mellom individer, og av hvilke forskjeller som er av betydning for sykdom og helse, er en forutsetning for vellykket persontilpasset medisin.
Riktig behandling på riktig tidspunkt
Frode Ellingsen (52) fra Skien fikk i slutten av 2014 påvist lungekreft med spredning til hjernen. I forkant av diagnosen hadde symptomene blitt stadig tydeligere.
– Selv om jeg hadde sluttet å røyke året før og gikk mye tur, ble jeg ikke i bedre form. Jeg begynte også å sjangle, og kollegene mine spurte spøkefullt om jeg hadde drukket på jobb. Da jeg i tillegg hostet blod, skjønte jeg at noe var alvorlig galt, forteller han.
Ellingsens kreftceller har en mutasjon i ALK-genet som gjør at de kan dele seg raskt. Han takket derfor ja til å være med i en studie av det nye medikamentet Ceritinib, som spesifikt hemmer ALK og dermed bremser kreftcellenes evne til å dele seg. Behandlingen kan bare hjelpe de fem prosentene av pasientene med denne typen lungekreft som har akkurat denne ALK-mutasjonen.
Et halvt år etter oppstart av behandlingen har svulstene i både lunge og hjerne krympet i raskt tempo, og bivirkningene er betydelig færre enn ved tradisjonell kreftbehandling. Tilpasset diagnostikk og behandling har dermed gitt Frode vesentlig forbedret prognose og livskvalitet.

ham bedre behandling med færre bivirkninger. Foto: Privat
Hva gjør deg til deg?
Alle mennesker er unike, og et resultat av et innfløkt samspill mellom arv og miljø. Vår genetiske sammensetning bestemmer i utgangspunktet alle våre biologiske egenskaper. Men selv om alle cellene i et individ har samme DNA, uttrykkes genene ulikt i forskjellig vev og på forskjellige tidspunkter. Dette påvirkes av faktorer i og utenfor kroppen, som gjør at genene skrus av og på avhengig av omstendighetene.
Både maten vi spiser og sinnsstemningen vår påvirker balansen av mange biokjemiske stoffer i kroppen. I tillegg eksponeres vi gjennom hele livet for andre faktorer som er med på å forme oss, blant annet miljøstoffer i naturen og mikroorganismer som bakterier og virus.
Kombinasjonen av genetiske, biologiske, psykiske og fysiske faktorer avgjør om sykdom oppstår og hvordan den utvikler seg. Hvilke utslag disse faktorene får, varierer fra person til person. Disse individuelle variasjonene danner grunnlaget for planene om å persontilpasse den medisinske behandlingen.
Millionsatsing
Mange mener tiden nå er inne for å satse stort på persontilpasset medisin. Rask teknologisk utvikling gjør metodene for datainnsamling, diagnostikk og behandlingsutprøving bedre, billigere og lettere tilgjengelig. Biologiske prøver fra biobanker, kombinert med informasjon fra offentlige helseregistre, gir store muligheter for medisinsk forskning. I første omgang er det kartlegging av genetiske forskjeller som er forventet å gi de største fremskrittene.
Flere land investerer betydelige ressurser i utviklingen av persontilpasset medisin. USAs president Barack Obama annonserte tidligere i år at det skal bevilges 215 millioner dollar til forskning på og utvikling av persontilpasset medisin i USA. Pengene skal hovedsakelig brukes på å sekvensere genene til én million amerikanere.
I Storbritannia skal genene til 100 000 pasienter med kreft eller arvelig genetisk sykdom analyseres. Slik forskning er nødvendig for å finne ut hvilke genvarianter som gir sykdom og hvordan disse på sikt kan behandles.
Mulighet for store fremskritt
Også i Norge er persontilpasset medisin et prioritert område. Helsedirektoratet utarbeider nå en nasjonal strategi for utvikling og implementering av persontilpasset medisin. Det er fremmet forslag i Stortinget om at regjeringen bør legge frem en finansieringsplan for satsing på slik behandling allerede i statsbudsjettet for 2016.
Som i flere andre land er kreft, infeksjonssykdommer og sjeldne arvelige genetiske lidelser fremhevet som særlig aktuelle satsingsområder for persontilpasset medisin. Her forventer man rask fremgang ved å ta i bruk ny teknologi. Ved å undersøke store befolkningsgrupper kan man finne likheter mellom pasienter med samme sykdom, og på den måten identifisere spesifikke sykdomsårsaker og mulige behandlinger.
Etter hvert som vi får stadig mer kunnskap om sykdomsårsaker, vil vi også få bedre diagnostikk og behandling for mange små pasientgrupper med sjeldne genmutasjoner som ellers ikke ville oppdages. Til sammen vil disse utgjøre en betydelig andel pasienter. Populasjonsstudier kan også avsløre genfeil som gir opphav til flere ulike sykdommer, og dermed avdekke nye bruksområder for eksisterende behandlingsformer.
Mange utfordringer
Selv om den teknologiske utviklingen går raskt fremover, er veien til skreddersydd behandling for alle fortsatt lang. Vår kunnskap om hvilken rolle ulike gener og andre biologiske faktorer spiller i sykdomsutvikling er fortsatt mangelfull. Det er ofte vanskelig å identifisere hvilke genetiske endringer som forårsaker sykdom og hvilke som kun er naturlig variasjon.Den store mengden forskning som behøves, stiller store krav til investeringer i infrastruktur og i kompetanse til å lagre og analysere dataene på en god måte.
En annen utfordring er knyttet til personvern. Gode samlinger av biologiske data er en forutsetning for god forskning, særlig hvis de kan sammenkobles med personregistre med helse- og populasjonsdata. Forskning på slike data er nødvendig for utvikling av diagnostikk og behandlingsmetoder. Men denne typen biologisk informasjon er vanskelig å anonymisere fullstendig, nettopp fordi hvert enkelt menneske er unikt. Derfor er det avgjørende å få på plass god infrastruktur for forsvarlig og sikker lagring av sensitive data, for å ivareta personvernet.
Innsynsrett og veiledning
I tillegg er det også uavklarte spørsmål knyttet til individets rett til innsyn i egne data. Tolkning av genanalyser og sykdomsrisiko er vanskelig, og pasienter bør skjermes fra usikker, uønsket eller lite brukbar informasjon. Hva om man har økt risiko for sykdommer det ikke finnes behandlinger for? For mange vil slik kunnskap kunne bli en sykdomsskapende psykisk påkjenning.
Andre vil ønske mest mulig informasjon om sin helsetilstand. Ulike ønsker og behov må derfor tas hensyn til når de juridiske rammene skal utformes.
Mange pasienter vil ha behov for genetisk veiledning for å forstå og fortolke testresultatene. God genetisk veiledning er imidlertid ressurskrevende, og antallet genetiske spesialister er lite. Det gjør det nødvendig å prioritere og fordele de tilgjengelige ressursene.
I tillegg er det stadig flere private aktører som tilbyr genetiske tester direkte til forbrukeren. Denne utviklingen skaper behov for avklaring omkring rettigheter og plikter på alle nivåer – for den som undersøkes, for leger, for forskere, for forvaltere av biologiske data, for private og offentlige tilbydere av helsetjenester og for samfunnet som helhet.
Starten på noe stort?
Det er fortsatt et godt stykke igjen til individualiserte behandlingsmetoder kan tilbys alle, men allerede nå kan vi se effektene av persontilpasset medisin hos enkelte pasientgrupper.
Frode Ellingsen føler seg friskere for hver dag, og kreftcellene forsvinner gradvis. Legene har sagt at dersom effekten av medisinen hans svekkes over tid, er det for tiden tre andre ALK-hemmere under utvikling som kan forsøkes. I tillegg viser studier at også immunterapi kan ha god effekt på denne formen for lungekreft.
– Jeg må ta ett skritt om gangen, men føler meg stadig bedre. Håpet er at jeg snart er klar til å vende tilbake til arbeidshverdagen, smiler Ellingsen.
– – – – –
Hva er utfordringene for persontilpasset medisin?
Forsker Ola Myklebost, leder av Norsk Kreftgenomikkonsortium:
– På kort sikt er det innen forskning vi finner det største potensialet for genomteknologi, som å kartlegge hvordan gener påvirker ulike biologiske funksjoner og om vi kan finne nye medisiner for bestemte sykdommer. Det vil bli utfordrende å omsette kunnskap fra forskning til bruk i klinikken. Genomanalyse av en stor andel av nye sykdomstilfeller hvert år vil beslaglegge voldsomt mye kapasitet i helsevesenet, særlig til tolkning, men diagnostiseringen vil kun være til nytte for et moderat antall av pasientene.
Overlege Hege G. Russnes, leder for faggruppen for molekylærpatologi i Den Norske Patologforening:
– Vi må tenke annerledes om hvordan kliniske studier skal gjennomføres, siden pasientutvalget krymper etter hvert som tilnærmingen blir mer skreddersydd. Dette for å unngå at det tar lang tid før vi ser betydningen av ny persontilpasset diagnostikk og behandling. For å få et mest mulig detaljert diagnostisk bilde av en pasient sin kreftsykdom vil det også være viktig å integrere et bredt spekter av fagfolk, for eksempel molekylærbiologer, informatikere og ulike legespesialister som onkologer, hematologer, genetikere og patologer.
Politiker Torgeir Micaelsen i Stortingets helse- og omsorgskomité:
– Befolkningen forventer og ønsker den beste, nyeste og mest avanserte behandlingen, og i nær fremtid vil persontilpassede forebyggende tiltak og behandling være en del av det generelle helsetilbudet. Persontilpasset medisin gir store muligheter, men vil trolig også være kostnadsdrivende for helsetjenesten. Det er derfor viktig at vi tar politisk grep om utviklingen, og at det utarbeides en nasjonal strategi på området. Persontilpasset behandling reiser også dilemmaer og utfordringer knyttet til faglige retningslinjer og kompetanse, prioriteringer, etikk og økonomi.